高齢者の転倒は、介護現場における重大な事故の一つであり、転倒をきっかけに骨折や寝たきり状態になるケースも少なくありません。
介護施設においても、ご利用者の生活の質(QOL)を維持するうえで、転倒の予防と早期対応は欠かせないテーマです。
この記事では「高齢者の転倒の原因」に焦点を当て、転倒が起こる背景や主な要因、転倒が起きやすい場所、転倒によって起こる症状や影響、そして予防・再発防止の具体的な対策まで、幅広く解説します。
また、介護施設での転倒対策に関しては、以下の記事で詳しくまとめています。合わせてご覧ください。
・高齢者が転倒を繰り返す原因と介護施設での対策と予防法を解説
目次
高齢者の転倒問題の重要性

高齢者にとって転倒は単なる「つまずき」ではなく、生活の質を大きく低下させる重大な出来事です。
厚生労働省の調査によると、要介護状態になる原因の約13.9%が転倒・骨折によるものとされています。
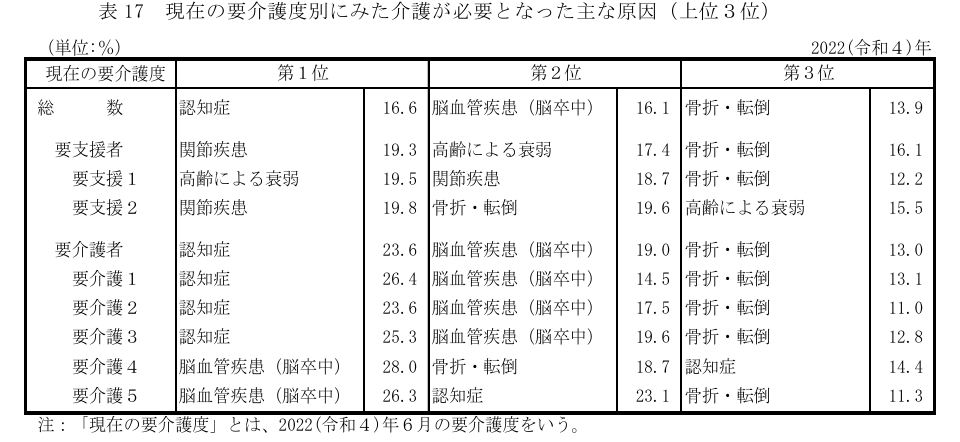
出典:https://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa22/dl/05.pdf P.23
また、施設高齢者では地域高齢者に比べて転倒発生率は明らかに高く、地域高齢者のほぼ2倍の約40%の年間転倒率にのぼるという報告もあります。
参照:JSSP学会誌.indb
転倒による骨折、特に大腿骨頸部骨折は、寝たきりや要介護状態につながりやすく、一度の転倒が高齢者の生活を一変させてしまうことがあります。
また、転倒への恐怖から活動量が減少し、さらに筋力が低下するという悪循環に陥ることも少なくありません。
介護施設では、利用者の安全を守り、自立した生活を支援するために、転倒予防は最も重要な取り組みの一つです。効果的な転倒予防のためには、まず転倒の原因を正しく理解することが不可欠です。
高齢者の転倒原因①:内的要因(身体的要因)

高齢者の転倒には様々な要因が複雑に絡み合っていますが、大きく分けると「内的要因」と「外的要因」に分類できます。
内的要因とは、ご利用者自身の身体機能や健康状態に関連する要因です。
ここでは、
・加齢に伴う身体機能の変化
・疾患の影響
・薬剤による影響
という3つの観点から、転倒の内的要因について詳しく解説します。
筋力低下(サルコペニア)
加齢に伴い筋肉量が減少し、特に下肢の筋力低下が顕著になります。これはサルコペニアと呼ばれる状態で、65歳以上の高齢者に多く、特に75歳以上になると急速に増加します。
サルコペニアになると、歩行速度の低下、立ち上がりの困難さ、バランスの悪化などが生じ、転倒リスクが高まります。
サルコペニアのセルフチェック方法として「指輪っかテスト」があります。ふくらはぎの一番太い部分を親指と人差し指で囲み、指が触れずに隙間ができる場合は、全身の筋肉量の減少が疑われます。
バランス感覚の低下
加齢により平衡感覚が低下し、姿勢を保つ能力が弱まります。特に、突然の方向転換や障害物の回避など、動的バランスの低下が顕著になります。これにより、わずかなつまずきでも転倒につながりやすくなります。
転倒リスクの重要な指標として、片足立ちの時間があります。65歳以上の高齢者では、開眼片足立ちの持続時間が15秒未満になると転倒リスクが高まると言われています。
歩行能力の低下
高齢になると歩幅が小さくなり、足の上げ方が低くなるため、わずかな段差でもつまずきやすくなります。
これらの変化は「すり足」歩行を招き、転倒リスクを高めます。また、歩行のリズムが不安定になり、方向転換時のふらつきも増加します。
反射神経・運動速度の低下
加齢により反射神経が鈍くなり、つまずいた時の踏ん張りや姿勢の立て直しが遅れがちになります。
若い頃であれば、バランスを崩した際に反射的に姿勢を立て直すことができますが、高齢になるとこの「姿勢反射」が遅れるようになります。
特に「踏み出し反応」と呼ばれる、バランスを崩した際に足を踏み出して体を支える反応が遅れることで、転倒に至るケースが増えます。
高齢者の転倒原因②:病気や疾患の影響

高齢者の転倒リスクを高める原因として、以下のようなこともあげられます。
認知症
認知症は転倒リスクを高めるとされます。
認知症のあるご利用者は、空間認知能力の低下により周囲の環境を正確に把握できなくなったり、危険を適切に認識できなくなったりします。
また、注意力の低下や判断力の低下により、安全な行動を選択することが難しくなります。
特に、徘徊行動がある場合や、自分の身体能力を過大評価して無理な動作を行おうとする場合に転倒リスクが高まります。
パーキンソン病
パーキンソン病も転倒との関連が強い疾患です。
パーキンソン病の主な症状である「すくみ足」「小刻み歩行」「姿勢反射障害」は、いずれも転倒リスクを高める要因となります。
特に、歩き始めや方向転換時に足が床に張り付いたように動かなくなる「すくみ現象」は、バランスを崩して転倒する原因となります。
また、パーキンソン病特有の前傾姿勢も重心が前に偏るため、転倒しやすい状態を作り出します。
起立性低血圧
起立性低血圧も転倒の要因です。これは、横になった状態から急に立ち上がった際に血圧が急激に低下する状態で、めまいや立ちくらみ、時には意識消失を引き起こします。
高齢者は血管の弾力性が低下しているため、姿勢変化に対する血圧調整機能が若年者に比べて遅れがちです。特に、朝起きた直後や入浴後、トイレ後の立ち上がり時に注意が必要です。
変形性関節症
変形性関節症も転倒リスクを高める要因となります。
特に膝や股関節の変形性関節症は、痛みによる歩行の不安定さや関節可動域の制限をもたらします。痛みを避けるために不自然な歩行パターンになることで、バランスを崩しやすくなります。
また、関節の変形によって足が正確に床を捉えられなくなることも、転倒の一因となります。
その他、転倒の原因となり得る疾患
その他にも、脳血管疾患による片麻痺、糖尿病による末梢神経障害、白内障や緑内障などの視覚障害も転倒リスクを高める重要な疾患です。
特に複数の疾患を併せ持つ場合(多病)は、それぞれの疾患が相互に影響し合い、転倒リスクが相乗的に高まることに注意が必要です。
介護現場では、ご利用者がどのような疾患を持っているかを正確に把握し、それぞれの疾患特性に応じた転倒予防策を講じることが重要です。
例えば、認知症のあるご利用者には環境の分かりやすさを重視した対応を、パーキンソン病のあるご利用者には適切な歩行補助具の使用を検討するなど、個別性を重視したアプローチが求められます。
高齢者の転倒原因③:薬剤の影響
高齢者が服用する薬の中には、転倒リスクを高めるものも少なくありません。特に介護現場では、ご利用者が服用している薬の副作用を理解し、適切に観察することが転倒予防につながります。
睡眠薬・抗不安薬、降圧剤・利尿剤や、アレルギー薬や風邪薬に含まれる抗ヒスタミン薬も転倒リスクを高める要因となり得ます。
高齢者は複数の疾患を持つことが多く、多くの薬を服用している場合があります。薬の相互作用により、ふらつきやめまいなどの副作用が強まることも考えられます。
転倒リスクを減らすためには、必要最低限の薬剤に限定するといった対応も検討することが大切です。医療職を含め、多職種で薬剤情報を共有し、必要があれば主治医への相談も含めて、適切なケア・支援を行っていくことが必要といえるでしょう。
高齢者の転倒原因④:外的要因(環境要因)

高齢者の転倒は、身体的な要因だけでなく、環境的な要因(外的要因)も大きく影響します。住環境と生活用品に分けて、転倒の外的要因について解説します。
住環境における危険因子
介護施設や自宅などの住環境における、転倒の危険因子には以下のようなものがあります。
段差・敷居
住宅内の段差や敷居は、高齢者の転倒の大きな原因となります。施設内で特に注意が必要な場所としては以下などがあげられます。
・部屋と廊下の間の敷居
・トイレや浴室の段差
屋内での転倒の多くが段差によるものとされています。特に視力が低下している高齢者は、小さな段差でも認識しづらくなるため注意が必要です。
滑りやすい床面
床の素材や状態も高齢者の転倒リスクに大きく関わります。
水濡れや油汚れのある床、ワックスがけしたばかりの床は非常に滑りやすく、転倒の大きな原因となります。特に浴室やトイレ周辺は水濡れによる転倒リスクが高まります。
介護施設では、特に水回りの床材選びが重要です。転倒防止のための床材には、適度な摩擦係数を持つ素材を選ぶことが推奨されています。
照明不足
適切な照明は転倒予防に重要な役割を果たします。暗すぎる、明るすぎる、といったことがないようにチェックが必要です。
・暗すぎる廊下や階段:障害物や段差が見えにくくなります
・まぶしすぎる照明:高齢者は明るさの変化に順応するのに時間がかかるため、急に明るい場所に出ると一時的に視界が悪くなります
・夜間のトイレへの経路:夜間にトイレに行く際、暗い中で移動することで転倒リスクが高まります
加齢に伴い必要な照度は増加します。若い方には十分な明るさでも、高齢者には暗く感じることがあるので照明環境には注意が必要です。
生活用品による危険因子
生活用品による転倒も起こり得るため、注意する必要があります。
不適切な履物
高齢者が身につける履物や衣類も転倒の重要な因子となります。特に足に合わない靴や、歩行を妨げるような衣服は日常的な転倒リスクを高めてしまいます。
スリッパやサンダル、不適切な靴(サイズが合っていない、滑りやすい、かかとの高い靴など)。また、裾の長い衣服なども引っかかり、つまずきの原因になることがあります。活動時の衣服だけではなく、寝間着にも注意が必要です。
電気コードなどの障害物
床に置かれた物は転倒の原因になります。電気コードや延長コード、通路に置かれた備品などは、つまずきの原因となります。
特に視力低下がある高齢者は、床の障害物を認識しにくくなっています。フットスツールや小さなテーブルなど、視界に入りにくい小さな家具なども転倒リスクを高める要因になります。
手すりの不足
適切な場所に手すりがないことも転倒リスクを高めます。
廊下、トイレ、浴室などに適切な手すりがないと、高齢者は移動時の支えを失い、バランスを崩しやすくなります。特に下肢筋力が低下している方にとって、手すりはとても重要です。
手すりの設置が重要な場所としては以下などがあります。
・階段
・トイレ
・浴室
・廊下
介護現場では、これらの環境要因を定期的にチェックし、危険箇所の改善を図ることが重要です。また、ご利用者の身体状況に合わせた環境調整を行うことで、転倒リスクを大幅に軽減することができます。
介護現場での転倒リスクの高い場所と状況

高齢者の転倒は、特定の場所や状況で発生しやすい傾向があります。
施設の対応状況によって異なる可能性もありますが、介護現場でよく見られる転倒リスクの高い場所と状況を以下に紹介します。
こうした転倒リスクが高い場所や状況について理解することで、効果的な転倒対策を行うことができるでしょう。
居室・ベッド周り
居室内やベッド周りは転倒が多く発生する場所の一つです。状況としては以下などがあげられます。
・起床時・就寝時:特に朝起きた直後は、長時間の臥床による筋力の一時的低下や起立性低血圧の影響で転倒リスクが高まります。また、夜間の就寝時も疲労や睡眠薬の影響でふらつきやすくなります。
・ベッドからの立ち上がり:特に端座位(ベッドの端に座った状態)から立ち上がる際に、バランスを崩して転倒することがあります。ベッドの高さが合っていないと(高すぎる・低すぎる)、立ち上がりが不安定になります。
2012年の資料となりますが、施設入所高齢者の転倒発生場所としては居室が最も多く、ベッド周辺での転倒も多いとされています。
参照:老年社会科学, 34(1):3 −15, 2012
トイレ・浴室
水回りは床が濡れやすく、また狭い空間での動作が必要なため、転倒リスクが特に高い場所です。また、トイレも転倒しやすい場所となります。
浴室などはご利用者だけではなく、職員もいざという時に滑らずしっかり支える・介助できるように環境への対策、注意が必要といえるでしょう。
・トイレでの立ち座り:特に夜間のトイレ使用時は、睡眠からの覚醒が不十分な状態で急いで動くため転倒リスクが高まります。また、排泄後の立ち上がり時に血圧が低下する「排尿後低血圧」も転倒の原因となります。
・浴室内の移動:濡れた床面は非常に滑りやすく、特に石鹸やシャンプーが付着している場合は摩擦係数が大幅に低下します。また、浴槽の出入りは片足を高く上げる動作が必要で、バランスを崩しやすくなります。
・脱衣所での衣服の着脱:衣服の着脱時は片足立ちになることが多く、バランスを崩しやすい状態になります。また、裸足になることで足底からの感覚情報が変化し、不安定になることもあります。
特に浴室での転倒は重篤な事故につながりやすく、重大な外傷を負うリスクがありますので注意が必要です。
移動時(歩行時)
施設内において、歩行中の転倒も発生しやすいといえます。
・廊下や居室内の歩行:特に方向転換時や障害物を避ける際にバランスを崩しやすくなります。
・階段の上り下り:特に下りの際は膝の負担が大きく、また視覚的に段差を正確に捉えることが難しいため転倒リスクが高まります。手すりがない、または使用しない場合はさらにリスクが高まるでしょう。
・車椅子からの移乗:車椅子のブレーキのかけ忘れや、フットレストに足が引っかかる、といったことで転倒することがあります。また、移乗時の介助方法が不適切な場合も転倒リスクが高まってしまいます。
他には、夜勤帯は職員配置が少なくなるため、転倒リスクの高いご利用者への見守りや環境整備が重要です。
介護現場では、これらの転倒リスクの高い場所や状況を把握し、個々のご利用者の状態に合わせた予防策を講じることが重要です。また、浴室に滑り止めマットを敷くなど、具体的な対策を実施することで転倒リスクを軽減することができます。
ICTツールを導入する方法も効果的です。見守りやトイレ誘導、睡眠状況の確認など様々なツールがあります。介護職員の負担を軽減することで、必要なタイミングで介助を行いやすくなるでしょう。
介護施設においてのITC事例については、以下の記事も参考にしてみてください。
効果的な転倒予防策

高齢者の転倒は適切な予防策によって大幅に減らすことができます。予防策は「環境整備」と「身体機能の維持・向上」の二つのアプローチから考えることが重要です。
環境整備による予防
住環境の改善は転倒リスクを大きく軽減します。
まず、住宅内の段差はできるだけ解消し、特に玄関の上がり框やトイレ・浴室の段差には注意が必要です。解消できない場合は目立つように色分けするなどの工夫をしましょう。
床材は滑りにくいものを選び、特に水回りは防滑性の高い床材が推奨されます。既存の滑りやすい床には滑り止めマットやテープを活用すると効果的です。
照明は廊下や階段、トイレへの経路など、特に夜間に使用する場所で十分な明るさを確保します。高齢者は若年者の2〜3倍の照度が必要とされているため、足元灯や人感センサー付き照明の設置が有効です。
手すりは階段、トイレ、浴室、廊下などバランスを崩しやすい場所に設置します。床から75〜85cm程度の高さが一般的ですが、ご利用者の身長に合わせた調整が理想的です。
また、床に物を置かないよう整理整頓を心がけ、電気コードは壁に沿わせるか固定するなどの工夫も大切です。
福祉用具の活用も効果的で、杖や歩行器などの歩行補助具はご利用者の身体状況に合ったものを選びます。
靴はかかとがしっかり固定され滑りにくい靴底のものを選び、室内でもスリッパではなくかかとのある室内履きを推奨します。
身体機能維持・向上のアプローチ
身体機能維持・向上のアプローチをすることも、高齢者の転倒予防に効果的です。バランストレーニングは転倒予防に直結します。
片足立ち練習、継ぎ足立ち、座位バランス練習、ステップ練習などが効果的で、週3回以上、1回15〜20分程度行うことで効果が期待できます。
筋力トレーニングでは、スクワット、踵上げ、膝伸ばし運動、足指トレーニングなどが効果的です。週2〜3回、各種目10〜15回を2〜3セット行うことが推奨されていますが、ご利用者の体力や健康状態に合わせた調整が重要です。
これらの環境整備と身体機能向上のアプローチを組み合わせ、ご利用者一人ひとりの状況に合わせた個別的なアプローチを行うことで、転倒リスクを効果的に軽減できます。
転倒予防は一時的な対策ではなく、継続的に取り組むことが重要です。機能訓練指導員や介護職員がしっかりと見守り、支援をできる状況を整えて、取り組みを継続していきましょう。
まとめ
高齢者の転倒は、身体的・精神的・社会的な側面において大きな影響を及ぼす深刻な問題です。
転倒することで、骨折や入院、ご本人の自信喪失につながることも少なくありません。
だからこそ、介護の現場では「どうして転倒が起きるのか」「どうしたら防げるのか」を知っておくことがとても大切崇夫です。
この記事では、内的・外的な転倒要因を具体的に整理し、介護施設での予防対策や見守りのポイントについてご紹介しました。
転倒予防は「原因の理解」と「日々の観察・対応の積み重ね」が鍵です。
ご利用者一人ひとりの特性やリスクに応じた個別支援と、職員間の情報共有、環境整備を徹底することで、安全な生活環境を築くことができます。
介護現場で転倒のリスクを減らし、その方らしい生活を支えることは、とても大切なことです。ぜひ現場における高齢者の転倒防止対策の見直し、改善に取り組んでみてください。
この記事の執筆者 | Shift Life編集部 介護現場での実務経験を持つライターと、介護報酬・制度に精通した編集スタッフが連携し、現場で役立つ情報をお届けしています。 制度・加算に関する情報は、厚生労働省・自治体などの公的機関が発行する一次情報を優先的に参照し、掲載前にファクトチェックを実施しています。 |
|---|
・【シンクロシフト】無料で試せる介護シフト自動作成ソフト
シフト作成の負担を軽減!スタッフに公平なシフトを自動作成!希望休の申請も、シフトの展開もスマホでOK!「職員の健康」と「経営の健康」を強力にサポートする介護業界向けシフト作成ソフト。まずは無料期間でお試しください。
・介護施設向け自動シフト作成ソフト8選!料金やメリットを紹介
介護業界向けシフト作成ソフト・アプリを紹介。シフト作成にかかる負担を減らしたいのなら、介護施設のシフト作成に特化したソフトやアプリの導入がおすすめです。
・介護施設でのシフト作成(勤務表の作り方)のコツを詳しく解説!
シフト作成に数十時間をかけている介護現場もあります。シフト作成業務を効率的に進めるコツを解説しています。
・介護・福祉現場のICT化 活用事例・導入事例
人手不足が深刻となる中、介護現場のICT化による業務効率化は待ったなしです。介護福祉現場における活用事例や導入事例、メリット・デメリットを解説します。




















